徐彬医生的科普号
- 精选 从“胆石过人”到“无胆英雄”
从“胆石过人”到“无胆英雄”!!!文章转载自以下网站:https://mp.weixin.qq.com/s/ISA3Oy_YfcNKI-yQgxnmPg
徐彬 主任医师 上海市第十人民医院 肝胆胰外科1139人已读 - 精选 肚痛非小事,放任可能要变癌!!!
肚痛非小事,放任可能要变癌!!!文章出自以下网站:https://mp.weixin.qq.com/s/G1LhuGKgpHdBjD19Sgk1-A
徐彬 主任医师 上海市第十人民医院 肝胆胰外科871人已读 - 精选 胆总管结石可以不放置T管,不做ERCP吗?
前几天门诊遇到了一位女性,40岁,患胆总管结石伴肝功能异常,性格犹豫。对于医生提出的治疗方案更是怀疑和犹豫。当然,对于患者而言,由于对疾病的了解欠缺,所以面对疾病,往往会感到无助,正是对疾病的无知,更是加剧了这种犹豫的心态。为此,我觉得很有必要用几句简单的话来阐明:胆总管结石最佳的治疗方案,以便于患者合理的选择治理方案。胆总管结石药物治疗是最基础的,涉及每个病患,如给予抗炎、解痉、止痛等对症治疗,对于极小的石头,可能能从胆总管排出进入十二指肠,问题也就解决了,但是绝大多数是不能排出,特别是胆管梗阻并发重症胆管炎时、经非手术治疗不能在短时间内缓解、好转者,更应及时干预,以免发展成严重的感染性休克而导致死亡。 胆总管结石有创治疗主要是三种:1.腹腔镜下胆总管切开取石术+I期缝合术(LCBDE+PS)或者T管引流术。LCBDE+PS手术是最近新的手术方式,直接采用微创的方法在直视的情况下打开胆总管,采用胆道镜结合网篮等将胆总管内的结石取尽,然后直接缝合胆总管上的小切口。无需放置T管,术后4-5天即可出院,病人术后康复极佳,费用与ERCP相比明显降低,我们目前LCBDE+PS手术在国内开展极早,手术例数超过1000例,位居上海最多。2. ERCP,即采用内镜经口腔、食管、胃送达十二指肠,找到胆管开口,即十二指肠乳头,使用器械通过乳头进入胆管,扩大开口,然后取出结石。ERCP是一种微创治疗方案,近年来被推荐用于胆总管的治疗,但是ERCP在取石扩大开口时会破坏十二指肠乳头括约肌的功能,术后容易导致胆管炎及胆道结石复发。3.开放手术,创伤较大,而且术后往往要带一根T管1-2月,可能给病人出院后的生活带来不便。依据最权威的最新的胆总管结石治疗指南(Williams E, Beckingham I, El Sayed G, et al. Updated guideline on the management of common bile duct stones (CBDS). Gut 2017; 66: 765-782.)胆总管结石合并胆囊结石患者胆囊必须切除术,LCBDE+PS能一次性解决胆总管结石和胆囊结石,且住院时间和费用比ERCP少,因此对于胆总管结石合并胆囊结石患者,LCBDE+PS是首选的。尤其是对于年轻人胆总管结石,由于LCBDE+PS不破坏十二指肠乳头括约肌的功能,因此LCBDE+PS对于患有胆总管结石伴有胆总管明显扩张的年轻人是首选的。
徐彬 主任医师 上海市第十人民医院 肝胆胰外科6370人已读 - 精选 胆囊结石伴胆囊炎急性发作可以行手术治疗吗?
胆囊结石往往会合并急性胆囊炎,是一种常见的外科急腹症,以右上腹痛为主要的症状,既往多有类似发作,可伴有恶心、呕吐、发热,部分病人可有右腰部和右肩胛骨下角的放射痛。通过典型的临床表现,结合检验(血常规、生化等)、检查(上腹部CT、B超、MRI等)可基本明确诊断。几乎每次门诊总能碰到胆囊结石伴胆囊炎急性发作的患者,当建议其手术治疗时,经常会被一句话给雷倒:“”医生,我急性发作了,只能吊盐水,不能手术了”。确实,如果胆囊炎症急性发作时间太长,周围炎症太重是不适合行手术治疗的,等炎症控制后2-3月再行胆囊切除术。我们也经常碰到高龄患者因长期吊盐水,保守治疗效果不佳,最终因胆囊周围炎症渗出过于严重无法选择胆囊切除手术,最终选择经皮经肝胆囊穿刺引流(PTGBD,即在超声引导下经皮经肝胆囊穿刺置管引流胆囊及胆管胆汁或脓液的技术),行PTGBD后需要携带管子一段时间,等胆囊周围炎症消退后再行胆囊切除手术。与早期的手术治疗相比,增加了因疾病而带来的痛苦,同时治疗费用也明显增加。那么,到底胆囊结石伴胆囊炎急性发作可以行手术治疗吗?对于诊断明确的患者来说,建议早期手术,可以行腹腔镜下胆囊切除术(Laparoscopic cholecystectomy,LC)。一般认为在发病72小时内手术是最佳的。事实上,目前对于急性胆囊炎的手术时机存在争议,实际临床工作中接诊患者中很多发病时间超过72小时,我们的经验是:可通过上腹部CT平扫等检查来了解胆囊周围解剖结构,通过胆囊壁厚度、胆囊张力、胆囊周围积液积脓状况等进而评估手术难度,若手术区域解剖状态可满足手术需要,在成熟的腹腔镜操作技术、娴熟的手术团队配合以及合理的围手术管理保障下完全可以安全地进行手术。
徐彬 主任医师 上海市第十人民医院 肝胆胰外科5659人已读 - 精选 萎缩性胆囊炎充满型胆囊结石会癌变吗?
最近一位36岁的青年女性,因胆囊结石手术,术后被确诊为胆囊癌,不由想起了这个问题:萎缩性胆囊炎充满性胆囊结石会癌变吗?其实这是一个很简单又非常常见的问题,用百度搜索一下,答案很多,其中不乏很多所谓的医务人员(非该专业的人士)给出的答案让人看了云里雾里,啼笑皆非,总之看完了,还是糊里糊涂,不知所云? 因此,我们需要文献和数据来帮我们解释清这个问题。原发性胆囊癌居消化系统恶性肿瘤第6位, 发病率呈逐年上升。由于早期无特异症状, 侵袭性强、转移早, 绝大部分胆囊癌诊断时已处于中晚期, 疗效及预后极差, 病死率高, 5年生存率约5%。有文献报道:胆囊癌平均生存时间短,姑息性治疗组3.25个月、支架治疗组9.4个月、姑息性切除术组9.67个月、胆囊癌根治术20.5个月。以胆囊癌高危因素为关键字查阅CNKI中文数据库,可以发现:国人70%-90% 的胆囊癌伴有胆囊结石。胆囊结石病人约有1%-3%合并胆囊癌, 老年女性病人20年累积发病危险率为0. 13%-1.5%。Ekbom等的前瞻性研究发现胆道结石行胆囊切除术(有的合并胆总管切开取石术) 10年或更长时间后,胆道癌的发病率显著下降。目前认为, 胆囊癌的发生与各种因素引起的胆囊慢性炎症增生密切相关,结石持续刺激还可引起胆囊黏膜的肠上皮化生和鳞状上皮化生; 胆囊结石和胆道梗阻、胆道感染往往并存;胆道梗阻和感染可使胆汁中胆酸等化学成分转化成更活跃的物质, 如去氧胆酸和胆石酸, 两者在结构上是致癌多芳香族化合物的同族物。这些物质可能致胆囊黏膜上皮细胞发生癌变。胆囊癌的发生与结石的直径呈正相关, 胆囊结石直径大于3 cm的患者患胆囊癌的风险是结石直径小于1 cm患者的10倍, 且胆结石病史越长, 风险越大。这可能与结石同胆囊黏膜接触面积及持续刺激时间增加有关。萎缩性胆囊炎充满性胆囊结石,胆囊失去正常结构和功能,胆囊壁正常弹性消失、增厚, 可形成瓷样胆囊, 经过不典型增生、原位癌,最终可发展为胆囊癌。此外,大量有关胆囊癌的流行病学及临床研究资料分析,胆囊癌的发病与以下情况密切相关已基本得到了共识: (1)> 50岁的女性胆囊结石病人; (2)胆结石病程> 5年; (3) B超提示胆囊壁有局限性增厚; (4)结石直径> 2.0 cm; (5)胆囊颈部嵌顿结石;(6)胆囊萎缩或囊壁明显增厚; (7)瓷器样胆囊; (8)合并有胆囊息肉样病变; (9)继往曾行胆囊造瘘术。因此,对于高危人群或怀疑胆囊癌诊断的病人,应积极手术治疗。参考文献石景森,刘刚.胆囊癌与胆囊结石的相关研究[J].实用肿瘤杂志,2005(01):10-11.徐松,曹农.原发性胆囊癌的高危因素及诊断研究进展[J].中国普外基础与临床杂志,2014,21(01):121-125.
徐彬 主任医师 上海市第十人民医院 肝胆胰外科8479人已读 - 精选 胆囊结石手术治疗常见共性问题
胆囊结石常规的手术方式是腹腔镜胆囊切除术(LC),在我们医院一般患者当天上午来医院办理入院手续(最好空腹),经筛查术前指标合格后,下午或者第二天实施LC,术后次日即可出院。往往会有患者问一些共性的问题:何时可拆线?什么时候可洗澡?我们LC手术时,采用医用胶水封闭切口,一般不需要拆线,出院即可淋浴洗澡,伤口附近尽量避免柔擦。出院后还需要吃药吗?术后消化功能可能会有影响,建议可以短期服用利胆药和帮助消化的药物。何时可上班,旅行?需根据自己年龄、体质和工作性质来决定。年轻、体质好且工作强度小,对体力要求低的一般术后自觉体力可以胜任即可恢复工作。如果工作或者锻炼会引起腹腔压力明显增高,如搬运重物,举重等,最好在术后2-3月。旅行可依据患者自身情况来决定。如何恢复饮食?一般都可逐步恢复正常饮食,无需特别忌口。以进食后不出现腹胀、腹痛和腹泻为原则,初始可以少食多餐,荤类食物逐渐由少增多,绝大多数患者3-6月过渡到术前食谱。
徐彬 主任医师 上海市第十人民医院 肝胆胰外科1308人已读 - 精选 胆囊结石合并胆总管结石的患者怎样治疗才能最大获益呢?
我国胆囊结石的发病率为7%-10%,西方国家发病率约为5%-25%,其中10-15%合并有胆总管结石(实际的发生率更高-还有一部分患者会自发排石可能未统计入) ,因此胆总管结石无疑是一种常见的疾病,而且随着生活方式的改变,其发病率在日益剧增。但是很多患者对胆总管结石的危害认识不清,经常有患者突发奇想,要求把胆囊结石打碎后排出体外,从而治疗胆囊结石。殊不知,胆囊碎石不仅无用,而且容易导致胆囊内结石进入胆总管,导致严重后果。胆总管结石可诱发急性胰腺炎,结石阻塞或刺激胆总管下端括约肌,可造成胰液流通不畅或者返流,诱发急性胰腺炎,重症胰腺炎即使在当下,死亡率仍可高达30%。它还可引发黄疸和肝功能损害、并发胆道感染, 严重者可合并急性阻塞性化脓性胆管炎、肝脓肿等,病人出现寒战、高热,感染性休克危及生命,甚至导致死亡。那么胆总管结石应该怎么去治疗呢?由于目前胆石症病因不明,手术是治疗胆囊结石合并胆总管结石唯一确切有效的方法。多年的实践经验告诉我们:腹腔镜下胆总管切开取石术+胆总管I期缝合术是治疗胆总管结石的最佳方案。既往胆总管结石治疗可选的常用方式为:开腹胆总管切开取石术+T管引流术和ERCP术。腹腔镜下胆总管切开取石术与传统的开放手术(开腹胆总管切开取石术+T管引流术)比较,具有微创优势,结石清除率和死亡率无明显差异,但是手术时间,术中出血量、术后胃肠功能恢复时间及住院时间均明显短于开放手术组。传统的开放手术已经是治疗中的最后选择。对于单纯胆总管结石的患者,ERCP内镜治疗也是一种方法,我们前期很多患者也采用ERCP去治疗,但ERCP治疗存在的最大的问题是胆总管下端Oddis括约肌功能的永久损伤。这一点一直被大家忽视或者不愿面对,Oddis括约肌功能的破坏可以导致胆汁反流、胆道反复感染和胆管结石形成。国内大部分患者往往是胆囊结石合并胆总管结石,ERCP无法处理胆囊结石,即使胆总管结石采用ERCP处理了,后期还是需要采用腹腔镜技术行胆囊切除术。与ERCP治疗相比较,腹腔镜下胆总管切开取石术能同时处理胆总管结石和胆囊结石,而且能有效的保留胆总管下端Oddis括约肌的功能,同时亦能有效避免ERCP治疗后胆囊结石再次落入胆总管的风险, 以及ERCP治疗后引发的胰腺炎等并发症。此外,腹腔镜下胆总管切开取石术还能有效的治疗ERCP治疗失败的胆总管结石。尽管腹腔镜下胆囊切除术在国内普遍开展,但是腹腔镜下胆总管手术尚未普及,目前仅在部分胆道中心常规开展。上海市第十人民医院肝胆外科至今已完成800多例腹腔镜下胆总管切开取石+胆总管I期缝合手术(内部资料显示可能是上海地区完成腹腔镜下胆总管手术样本量最大的中心),我们同时也检索了Pubmed数据库(国外权威医学数据库), 未发现样本量多于我们中心的报道。经过多年的经验累积,我们建立了一套治疗胆囊结石合并胆总管结石快速康复体系,涉及手术前、手术中和手术后的一系列治疗规范,采用该体系,术后治疗一般仅需5天左右完成整个治疗过程,总费用2-3万(这可是治疗上的巨大突破),而目前仍广泛开展的传统开腹手术术后需9-14天出院,且术后患者需携带T型引流管,2月余后,需再次至医院造影确认无异常后拔除。因此,对于胆囊结石合并胆总管结石,特别是胆总管扩张>=8mm者,我们认为腹腔镜下胆总管切开取石+胆总管I期缝合是一个比ERCP更佳的选择,可能是目前最佳的治疗模式。
徐彬 主任医师 上海市第十人民医院 肝胆胰外科1506人已读 - 医学科普 胆汁的颜色怎么会变成白色的呢?
白胆汁是怎么形成的?该怎么办呢? 胆囊内的结石尤其是小结石,可引起胆囊管梗阻,胆囊管梗阻后胆汁无法排出,胆汁的胆色素被黏膜吸收,从而呈现白色透明样液体,进而称之为白胆汁。胆囊管结石梗阻需要及时给予手术治疗,否则容易导致胆囊炎,特别是胆囊管持续存在结石刺激,也可导致胆囊管癌。
 徐彬 主任医师 上海市第十人民医院 肝胆胰外科68人已读
徐彬 主任医师 上海市第十人民医院 肝胆胰外科68人已读 - 医学科普 得了胆道多发结石怎么办? 胆总管微创手术是怎么做的?
得了胆道多发结石怎么办?胆总管微创手术是怎么做的呢? 小美是一名60岁女性,突然有一天眼睛发黄,小便也黄,并且伴有右上腹疼痛。外科医生建议她进行微创胆总管探查手术,告诉她:磁共振MRCP检查结果发现胆囊,胆总管和肝总管有多发结石,需要进行胆总管探查手术才能将这些结石取出。小美很担心,这会很疼吗?外科医生告诉他不会的,您会接受麻醉,所以您不会感觉到任何疼痛,手术将在胆总管上取一个小口子,然后采用微创手术器械去除结石。对于远端结石,我们将使用网栏和胆道镜来取出,清除所有的结石后,我们将关闭胆总管,此外还将取出您的胆囊,以防止结石复发。手术通常需要2小时左右,但这取决于结石的数量和位置,手术者的经验和技术。我们会在手术期间和术后会好好照顾您!
 徐彬 主任医师 上海市第十人民医院 肝胆胰外科29人已读
徐彬 主任医师 上海市第十人民医院 肝胆胰外科29人已读 - 医学科普 胆总管微创手术是如何确保取尽胆总管多发结石?
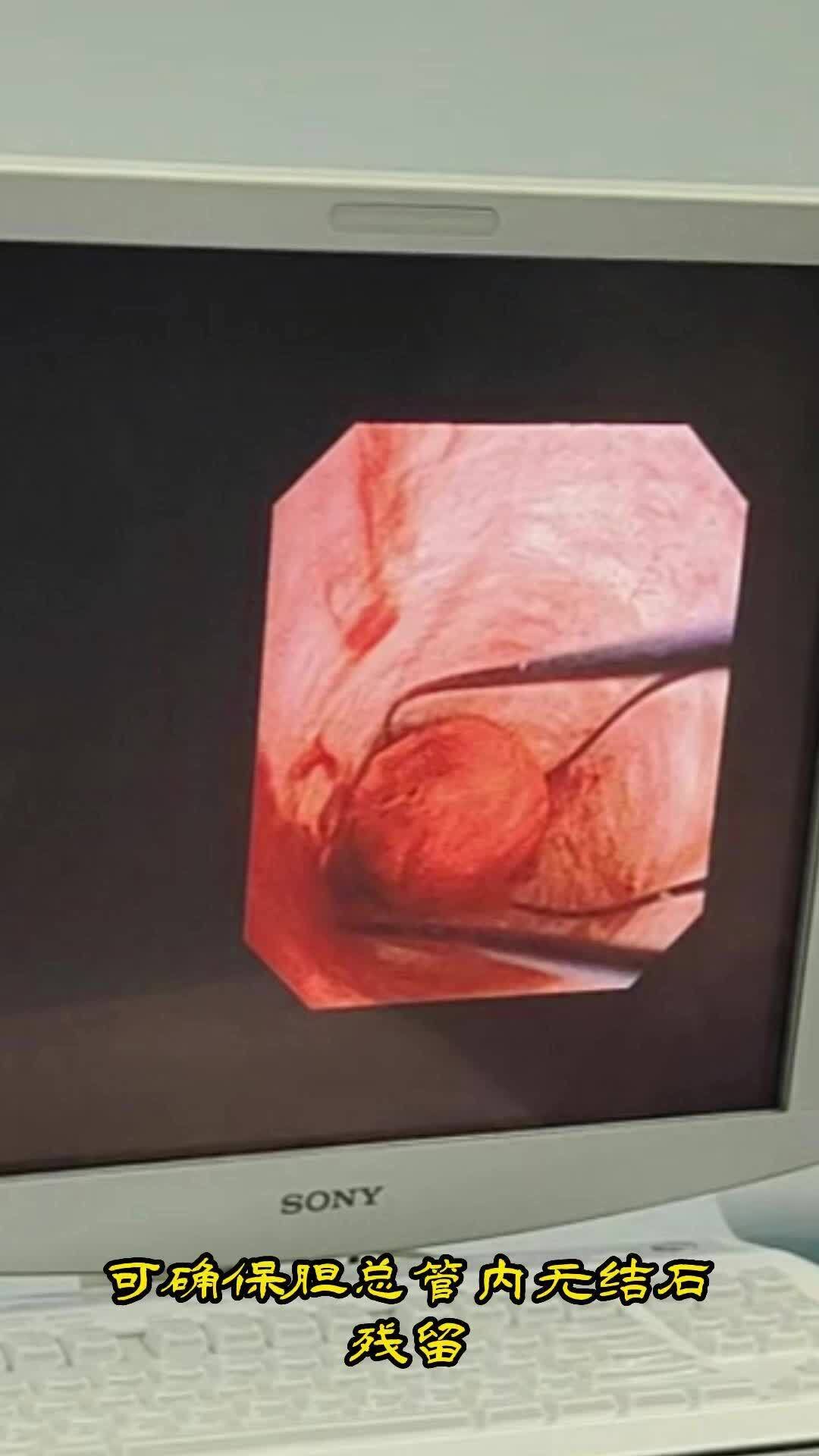
胆总管微创手术是如何确保取尽胆总管多发结石的? 胆道镜在胆总管微创手术中至关重要。通过胆道镜,能够直接观察胆总管内部的情况。胆道镜的直接观察方式,可以帮助医生更容易地确认结石的位置、大小和形态,进而更准确地钳取、碎石。结石取出后,利用胆道镜反复检查,可确保胆总管内无结石残留。但胆道镜操作需要高超的技术和丰富的经验,胆道镜能够提高手术的准确性和安全性,但最终取石效果和手术安全性还是取决于医生的专业水平和经验、手术过程中的配合和协作、以及患者术后护理等多方面因素的综合作用。因此,采用胆道镜反复检查取石是确保胆总管微创手术取尽胆结石的有效办法!
 徐彬 主任医师 上海市第十人民医院 肝胆胰外科36人已读
徐彬 主任医师 上海市第十人民医院 肝胆胰外科36人已读





